Definition
Mina kommentarer finner ni i kursiv stil.
Akut kortisolsvikt: Vid tidigare okänd kortisolsvikt ställs ofta diagnos i samband med akut försämring av allmäntillstånd, t ex vid infektions-sjukdom. Patient med känd diagnos kan få akut kortisolsvikt om kortisondosen inte ökas adekvat vid tillstötande sjukdom, exempelvis infektion eller i samband med operation.
- Om thyrodeamängden förändras, yttre eller inre stress, trauma dvs man gör illa sig på något sätt. Det skapar stress i kroppen, mer än vi förstår. Enkla infektioner som urinvägsinfektion skickar en till akuten snabbt. Av okänd orsak är ofta vanligt förekommande, feber är ännu mer förekommande. Ibland vet man inte varför kroppen reagerar som en gör, man märker bara att man reagerar.
- Jag blir “konstig” i kroppen, en konstig känsla, tårarna rinner, jag börjar skaka, orkar knappt ta mej ur sängen. Ibland fryser jag som en hund. 3 lager kläder och alla täcken och jag fryser ändå. Jag förstod inte att det var en akut kortisolsvikt förrän endokrinologen bekräftade dess symtom. Då förstod jag att jag måste ringa ambulans när det hände.
- Sen kan morfin, kodein och andra mediciner trycka ner kortisolet. Jag har hamnat på akuten för att jag missat att kompensera med kortison när jag tagit morfin. Förra sommaren hamnade jag på sjukhus pga detta. Det slutade med 2 månader i rullstol så jag lärde mej läxan.
Orsaker
Primär binjurebarksvikt orsakas oftast av autoimmun lymfocytär adrenalit (Mb Addison). Ovanligare är infektionssjukdomar (t ex tbc och HIV), binjurebarksapoplexi vid sepsis, trombos eller blödning, metastas eller inlagringssjukdom.
Sekundär binjurebarksvikt. Minskad ACTH-sekretion med sekundär binjurebarksvikt. Hypofystumörer, Sheehans syndrom (post partum), status post hypofysektomi eller idiopatisk hypofysinsufficiens
Alternativ att man har sekundär binjuresvikt av tex stress och kortisonintag.
Kombinerad primär och sekundär kortisolsvikt (tertiär kortisolsvikt) vid iatrogen binjurebarksvikt efter långvarig och högdoserad glukokortikoid-behandling, se ”Iatrogen Kortisolsvikt”.
Klinisk bild
Misstänk Mb Addison vid triaden hypotoni, takykardi samt feber. Vid akut kortisolbrist kan typiska symtom saknas. Diagnosen ska övervägas hos patient med ovanstående symtom utan annan orsak. Även vid utebliven förbättring vid infektion/sepsis och postoperativt.
- Här har jag lärt mej att vissa medicinare på akuten inte tar patienter på allvar. Andra berömmer en när man sticker medical info kortet under näsan på dem när de springer förbi, då ordinerar dom muntligt för att det ska gå så fort som möjligt. Sjuksköterskor utom endokrinsjuksköterskor, vet inte ett dugg om akut kortisolsvikt. De fattar NOLL. Därför hugger jag ALLTID en läkare som far förbi. Att lämna kortet till en sköterska är som att be om nr 100 i kön.
- Tyvärr så tas inte alla patienter på allvar. Det har uppmäts 15 i kortisol på mej, utan kortionsanvändning. Läkare har signerat provet och kört ut mej från akuten. När jag tagit mej 50 m så har jag svimmat av den akuta kortisolsvikten. Ändå är jag tillsagd att binjursvikts patienter, de ska fraktas med ambulans. Men återigen, inte alla läkare inser vad de farligt det är. Man kan dö. Mej hittade man liggandes 50 m från akuten. När jag kvicknade till så förstod jag att de inte var någon ide att gå tillbaka. Jag stoppade i mej kortison upplöst i vatten (hög dos) och fick hjälp till närmaste husläkarjour. Sedan gick det på räls.
- Man kan bli väldigt irriterad, irriterande, och som jag argumenterande. När inte kroppen får tillräckligt med kortisol så skickas nordenalin ut i stora mängder. Det omvandlas till adenalin. För mycket adrenalin gör alla mer eller mindre arga. Och tyvärr är jag för bra på att argumentera så jag kan bli jobbig för personalen. Men de har lärt sig och inser att de ska ge mej sorti cief så snabbt som möjligt. Då är jag både snäll och lugn och enbart kaffesugen.
SYMTON
- Trötthet och ökad uttröttbarhet framför allt på eftermiddagen. Illamående, kräkningar, anorexi, viktminskning, buksmärtor, diarré, salthunger.
- Svimning.
- Feber, hypotoni, dehydrering, chock, hyponatremi, hyperkalemi, stegrat P-Urea, hypoglykemi, neutropeni och eosinofili.
- Hyperpigmentering ses enbart vid primär svikt. Drabbar områden utsatta för tryck, t ex handflator, munslemhinna och gingiva.
- Vid kortisolsvikt sekundär till hypofyssjukdom saknas hyper-pigmentering. Däremot är dehydrering, avmagring, cirkulationspåverkan och elektrolytrubbningar inte ovanligt.
Ni ser mina kommentar ovan.
UTREDNING
Behandlingen insättes på klinisk misstanke. Om patienten är kliniskt påverkad får inte substitutionsbehandling fördröjas så att dehydrering, hypotension och katabolism förvärras.
Det här är viktigt, man ger vid misstanke för det kan vara bråttom att få i kortisonet, därför räcker det oftast för mej i mitt län att sticka kortet under näsan på en läkare.
- Ta alltid blodprov för kortisol- + ACTH-bestämning innan kortisonbehandling inledes. P-Kortisol >500 nmol/l utesluter binjurebarksvikt om patienten inte befinner sig i ”stress”.
Och här brukar dom vara lite roliga, ena sköterskan sätter sorti cief i armen på mej, den andra tar blovprov på mej. Och svaret som kommer tillbaka är ett svar på över 3000 i kortisol. Och det är bara min husläkare och min endokrinolog som begriper vad som hänt. De andra blir bara förvirrade.
- Blod-, elektrolytstatus, inklusive calcium, urea, glukos, 21-hydroxylasantikroppar, TSH, fritt T4 och TPOak. Vid primär binjuresvikt ofta lågt P-Natrium och ökning av P-Kalium. P-Urea är stegrat, P-Glukos vanligen sänkt. Neutropeni och eosinofili. Urinstatus/testremsa.
- Om man har sköldkörtelsjukdom så tas alltid thyrodea prover. Be om resultaten på proverna så ni har lite koll på er själva.
- EKG kan visa tecken på hyperkalemi.
EKG har aldrig gjorts på mej.
- Vid infektionsmisstanke CRP och odlingar.
Jag har legat med akut kortisolsvikt som de inte kunnat häva pga väldigt höga cpr värden. Det tog många månader innan de kom ner på en ok nivå. Varför vet ingen, men jag har en bra husläkare som har flöjt det med prover ända tills det låg på normal nivå.
- Lungröntgen.
Ja, ibland har man tumörer i lungan och det ger sekundär binjuresvikt, men mina lungor har ingen röntgat någonsin. Men jag vet medlemmar som fått dem röntgade. Och det är för att man vill utesluta tumör i lungan. Eftersom det finns med, så är det allvarligt och angeläget.
- Synachtentest vid primär binjurebarksvikt: P-Kortisol vid tidpunkt 0 och 30 min efter inj ACTH (Synachten) 0,25 mg iv. Normalt utfall: Ökning av P-Kortisol med ≥200 nmol/l till värden >500 nmol/l.
Det har man aldrig tagit när jag kommit in akut. Det sker alltid på mottagningen.
BEHANDLING
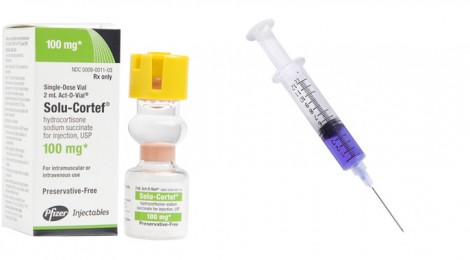
- Inj hydrokortison (Solu-Cortef) 100 mg iv initialt, följt av infusion Solu-Cortef 100 mg i 500 ml NaCl 9 mg/ml iv under 4 timmar. Infusionen upprepas var 6-8:e timme det första dygnet. Därefter minskning av hydrokortison med 100 mg/dygn.
Jag får Solu Cortef, jag har lärt mej att stava till det nu 1-2 ggr/ samt natrium clorid dropp. Allt enligt ordination på medical info kortet. Jag brukar må bra sedan. Det är bara en gång då jag inte blev bra av en eller två sprutor och då la man in mej.
- Inf NaCl 9 mg/ml, 1000 ml eller Glukos 50 mg/ml, 1000 ml med tillsats NaCl 80-160 mmol. Första dagarna 2000-4000 ml/dygn.
Här kommer droppet och det är ALLTID NaCl. Blir man inneliggande så ska man säga till sköterskan att det ALLTID ska finnas dropp. De brukar säga att du äter och dricker så nej. Det tar jag med läkaren vid ronden dagen därpå. Och dom brukar få en utskällning och en föreläsning om vikten av droppet för binjurarna.
- Antibiotika på klinisk misstanke eller vid påvisad infektion.
- Efter 2-3 dagar övergång till kortison per os. Initialt tabl hydrokortison 20 mg, 1 x 3 (kl 08, 12, 17). Minskas med 10 mg per vecka till vanlig underhållsdos med tabl hydrokortison 20 mg, 1 + 0 + 0,5 (30 mg dagligen).
Efter jag sviktat så sätts jag in på 30 mg x 3 i 3 dagar för att säkerställa att jag inte droppar direkt efter igen. Det får jag aldrig pga min PC allergi.
- Tabl fludrokortison 0,1 mg x 1 vid hyperkalemi eller hyponatremi eller hypotoni. Behövs ej vid hypofysär kortisolsvikt.
Det ger man oftast bara till Addison patienter. Min endokrinolog avråder till detta om man har sekundär binjuresvikt, biverkningarna är värre än de av kortison i värsta fall. Men det kan behövas om man inte får igång de små liven i magen.
- Ge föreskrift angående steroiddosering i samband med infektioner etc. (Addisonpatient ska vid feber >38 grader dubblera dosen kortison, vid feber >39 grader tredubblas dosen). Recept på Solu-Cortef 100 mg im är motiverat vid t ex långresor. Här är det viktigt, vid feber måst man öka dosen kortison. Och åker man till ett land med sämre sjukvård så bör man ha med sig
Solu-Cortef 100 mg. Åker man till Thailand behöver man inte vara oroliga. Jag har aldrig träffat så bra endokrinologer som där.
- Snabbt återbesök på internmedicinsk/endokrinologisk klinik. Här är det min husläkare och inte endokrinolog som är den som bryr sig. Hon har stenkoll och ringer så fort hon ser att jag varit inne.
Akuten skickar en kort anamnes till den husläkare/hälsocentral man går till. Vill man inte det så ska man säga till på akuten. Och det är du som patient som väljer vad läkare får ta del av och inte. Det är bara när vi håller på att dö som sekretessen släpps.
Det här är mina erfarenheter, har ni andra så lägg gärna till dem i kommentars fältet.

Inga kommentarer:
Skicka en kommentar
Om någon känner sig felaktigt behandlad i denna blogg. Lämna meddelande på sidan så kommer felaktigheter att behandlas. Ni andra, lämna gärna förslag på ämnen ni vill veta mer om.